
腰椎椎間板ヘルニアの手術治療において、現在、最も患者さんへの負担が少ないとされている手術法「PELD(経皮的内視鏡椎間板摘出術)」について、国保小見川総合病院 整形外科部長の清水純人先生にお話を伺います。清水先生は認定脊椎内視鏡下手術・技術認定医であり、これまでに3,000例を超えるPELDの経験を持つスペシャリストです。
腰椎椎間板ヘルニアと治療
1.腰椎椎間板ヘルニア
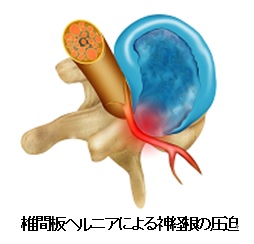 椎間板は、脊椎を構成する椎骨と椎骨の間にあり、背骨にかかる衝撃をやわらげる役割をしています。その中心は髄核(ずいかく)とよばれるゼリー状の組織で、その周辺を線維の層(線維輪:せんいりん)が取り囲んでいます。この髄核や線維輪が脊椎の後方にはみ出して神経(脊髄や神経根)を圧迫するのが椎間板ヘルニアです。椎間板には多くの負担がかかるため、年齢とともに変性し、髄核の水分が失われて弾力がなくなったり、線維輪に亀裂が生じたりします。このように長い年月を経て徐々に発症する場合もありますが、多くは脊椎に負担のかかる姿勢や運動、外傷により発症します。
椎間板は、脊椎を構成する椎骨と椎骨の間にあり、背骨にかかる衝撃をやわらげる役割をしています。その中心は髄核(ずいかく)とよばれるゼリー状の組織で、その周辺を線維の層(線維輪:せんいりん)が取り囲んでいます。この髄核や線維輪が脊椎の後方にはみ出して神経(脊髄や神経根)を圧迫するのが椎間板ヘルニアです。椎間板には多くの負担がかかるため、年齢とともに変性し、髄核の水分が失われて弾力がなくなったり、線維輪に亀裂が生じたりします。このように長い年月を経て徐々に発症する場合もありますが、多くは脊椎に負担のかかる姿勢や運動、外傷により発症します。
2.症状
腰椎椎間板ヘルニアで最も多い症状は、腰痛と下肢の痛み(多くは片側性)です。下肢の痛みは、太ももの後ろから、膝、ふくらはぎ、足部に至ることもあり、しびれや時に麻痺をともなう場合もあります。さらに重い症状の場合は、排尿障害や両下肢の脱力感(馬尾症候群)が出ることもあり、緊急手術を行うこともあります。
3.治療法
治療には保存的治療と手術がありますが、通常は保存的治療から行います。圧迫されている神経の炎症をおさえるために、消炎鎮痛剤の内服や外用薬を使用し、腰部の安静を保ちます。内服や外用薬で効果がない場合は、神経ブロックを行う場合もあります。多くの場合で、1~2週間程度で徐々に炎症が治まり、症状も改善していきます。2~3か月経過しても治療の効果が見られない場合や、麻痺が出たり、排尿・排便の障害(馬尾症候群)などが見られる場合は手術の適応となります。
腰椎椎間板ヘルニアの手術治療
手術の目的は、椎間板ヘルニアによる神経の圧迫を取り除くことにあります。主な方法として、①神経を圧迫している椎間板(ヘルニア)を摘出するものと、②髄核の一部を摘出するなどして椎間板自体の圧力を下げてヘルニアを改善させるものがあります。日本では①のヘルニアを摘出する方法が最も一般的で治療成績が良いとされています。②はレーザー治療や、細い管を使って髄核を吸い出す(経皮的髄核摘出術)といった手術になります。
内視鏡を使ったヘルニア摘出術
椎間板ヘルニアを摘出する方法にもさまざまなものがあります。従来の方法は、背中の皮膚を3~4cm切開して脊椎に到達し、ヘルニアを摘出するものです。十分な視野を得るために骨の一部を削る場合もあります。また、手術の精度を上げるために、ヘルニア摘出の際に顕微鏡を見ながら行う手術(顕微鏡下ヘルニア摘出術)もあります。
内視鏡を使った手術(MED:Micro Endoscopic Discectomy 内視鏡下ヘルニア摘出術)は、従来法よりも侵襲の少ない術式として1998年頃に日本に導入されました。これは、1.6cm(指1本分)の円筒を使って、そこ から内視鏡と手術器具を挿入し、モニター画面を見ながら手術を行うものです。従来の方法に比べて小さな皮膚切開で筋肉を傷めず、患者さんへ の侵襲が少ない手術です。
このMEDよりさらに進化し、より侵襲の少ない手術として近年注目されているのがPELD(Percutaneous Endoscopic Lumber Discectomy:経皮的内視鏡下腰椎椎間板摘出術)であり、通称「ペルド」と呼ばれています。
PELDの特徴
PELDは、術者の技量に頼るところは大きいですが、腰椎椎間板ヘルニアであればどのようなタイプのものでも手術をすることができ、患者さんにとってメリットが大きい手術法であると言えます。
1.アプローチ(進入)の特徴
 同じ内視鏡を使ったPELDとMEDですが、その方法はまったく異なります。MED は従来法の創を小さくしたもので、通常16㎜の皮膚切開を行います。これは、内視鏡や器具を挿入するための筒の径になります。筒を入れるためには筋肉も少しは引っ張られますし、視野を確保するために骨も削ります。また、内視鏡の先端がヘルニアまでは届かないため、奥行きが分かりづらいなどの難点があります。
同じ内視鏡を使ったPELDとMEDですが、その方法はまったく異なります。MED は従来法の創を小さくしたもので、通常16㎜の皮膚切開を行います。これは、内視鏡や器具を挿入するための筒の径になります。筒を入れるためには筋肉も少しは引っ張られますし、視野を確保するために骨も削ります。また、内視鏡の先端がヘルニアまでは届かないため、奥行きが分かりづらいなどの難点があります。
一方のPELDは、7㎜の筒(針のようなもの)を直接ヘルニア部分まで刺入するもので、多くの場合、筋肉も骨も傷めることはありません。神経ブロックと同じ感覚です。さらに内視鏡が筒の先端についているため、とても視界が良く、操作がしやすいという特徴があります。まるで関節鏡のように、組織が非常に鮮明に見えるため、病態もよくわかります。
アプローチには3つの方法がありますが、PELDならではの方法は椎間孔から入るものです。椎間孔は椎骨が組み合わさってできる空間で、脊髄から分岐した神経根が通るところです。このようなもともと存在する空間を利用することで、骨を削ることなく椎間板に到達するのです。「針」という感覚ならではの新しい発想と言えるでしょう。
2.早期の社会復帰が可能
 日帰りで手術ができます。術後の注意点は特にありません。経過は患者さんによって異なりますが、術後に痛みがなくなれば、すぐに動けるようになります。術後に安静にしているならPELDを行う意味がありません。少しでも早く仕事がしたい、社会復帰したい、スポーツがやりたい、といった患者さんが受けに来られる手術なのです。なお、スポーツに関しては、術後に痛みがなければ、少しずつ始め、症状を見ながら運動量を増やすように指導しています。
日帰りで手術ができます。術後の注意点は特にありません。経過は患者さんによって異なりますが、術後に痛みがなくなれば、すぐに動けるようになります。術後に安静にしているならPELDを行う意味がありません。少しでも早く仕事がしたい、社会復帰したい、スポーツがやりたい、といった患者さんが受けに来られる手術なのです。なお、スポーツに関しては、術後に痛みがなければ、少しずつ始め、症状を見ながら運動量を増やすように指導しています。
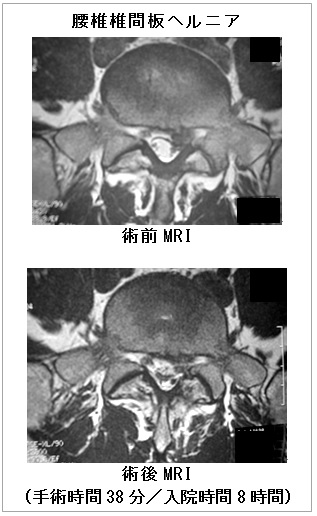
この手術に限らず、椎間板ヘルニアは再発する可能性があります。その場合にも、PELDは何度でも繰り返し実施することが可能です。この他、従来法やMEDとの比較は表1に示します。
PELDの展望と期待
 2008年に日本に導入された当初から取り組まれている先生方の中には、既に腰椎椎間板ヘルニアはマスターし、次の段階に進んでいる先生もいらっしゃいます。私もすでに3,000例を超え、脊柱管狭窄や頚椎の前方ヘルニア、頚椎椎弓切除など、執刀する脊椎除圧術の9割をPELDで行っています。このように、腰椎椎間板ヘルニアだけでなく、さまざまな脊椎手術に応用が期待できる手術法です。
2008年に日本に導入された当初から取り組まれている先生方の中には、既に腰椎椎間板ヘルニアはマスターし、次の段階に進んでいる先生もいらっしゃいます。私もすでに3,000例を超え、脊柱管狭窄や頚椎の前方ヘルニア、頚椎椎弓切除など、執刀する脊椎除圧術の9割をPELDで行っています。このように、腰椎椎間板ヘルニアだけでなく、さまざまな脊椎手術に応用が期待できる手術法です。
 近年、PELDを行う医師は少しずつですが着実に増えていて、恐らく5年後にはかなり普及しているだろうと思います。どう考えても患者さんにとって良い手術であり、ニーズがあるのですから、医療者側としてもやらざるを得ない状況になると思います。
近年、PELDを行う医師は少しずつですが着実に増えていて、恐らく5年後にはかなり普及しているだろうと思います。どう考えても患者さんにとって良い手術であり、ニーズがあるのですから、医療者側としてもやらざるを得ない状況になると思います。
課題 -医師のテクニックが重要-
針を刺す感覚と言いましたが、確実にヘルニアに刺入することは、実は非常に難しい技術になります。体内のどこに何があるかを微小な組織を含めてすべて理解していなければなりません。そのためには、PELDをたくさん経験し、手の感触や、内視鏡で見えるものを頭に叩き込んでいくことが重要です。そうして、1,000例を超える頃になると、どんなに難しいヘルニア症例(ヘルニアが大きなものや、奥深いところにあるものなど)でも「取れます」と言えるようになります。
このようなこともあり、PELDを行える医師がまだ少なく、全国でPELDを実施している施設は30件に満たない状況です。マスターしたいという医師は徐々に増えてきていますが、なかなか広まらないのが現状で、その原因の一つが、技術を研鑽できる環境が整っていないことが挙げられます。
そこで、当院ではPELDの手術見学をいつでも受け入れています。PELDでは、顕微鏡以上に、微小の組織構造を確認、発見することができます。微小解剖が頭に入るので、通常の手術の際にも非常に役立ちます。
このように、PELDは患者さんだけでなく、医師にとっても大きなメリットのある手術と言えます。
協力:国保小見川総合病院
脊椎脊髄センター 清水純人先生
