
今回は『すべり症とその治療』について、千葉県市原市にある千葉労災病院 副院長の山縣正庸先 生にお話をうかがいました。この病院では、脊椎手術を年間430件行い、そのうち腰椎手術は357件(いずれも平成20年)の実績を持つ全国でも有数の病 院です。また、整形外科部長でもある山縣先生は、専門医が評価する「ベストドクターズ イン ジャパン 2008-2009、2010-2011」に選ばれた脊椎外科の名医です。
すべり症とは
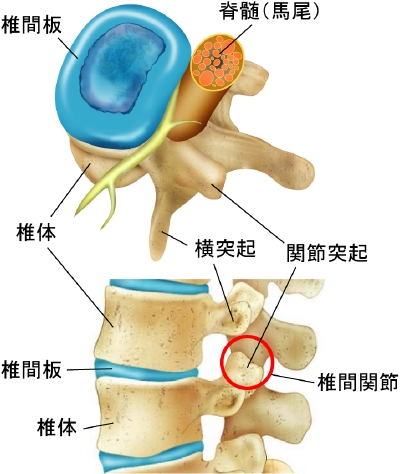
腰椎は第1腰椎から第5腰椎まであり、正面から見ても横から見てもきれいに並んでいます。通常は簡単にずれたりしないようになっていますが、椎間関節 と呼ばれる背骨の関節が壊れてしまったり、椎間板の異常などによって骨がずれてしまうことがあります。これをすべり症と言います。
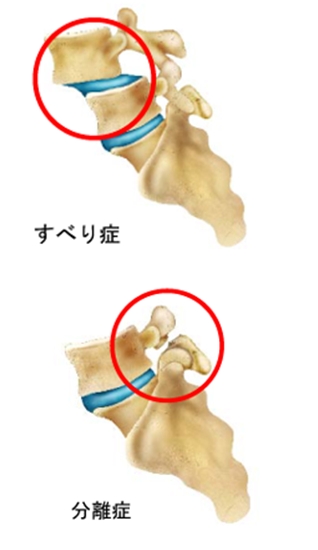
すべり症には、骨が後ろ側へずれてしまう”後方すべり”と、前にずれてしまう”前方すべり”がありますが、ほとんどは前方すべりです。その原因によって、形成不全性すべり症、分離すべり症、変性すべり症、と大きく3つのタイプに分けられます。
形成不全性すべり症は、生まれつき脊椎の発育に問題があるために起こりますが、非常にまれです。比較的若いうちから症状が出てくることがあります。
分離すべり症は、分離症が原因でずれてしまうものです。分離症は、椎弓の一部である上下の関節突起のちょうど間の部分が割れてしまい、連続性が絶たれ て、椎弓と椎体、つまり背骨の後ろの部分と前の部分が離れ離れになった状態です。これにより、椎体がすべってしまうのが分離すべり症です。
この場合、椎弓は後ろに残ったままの形になるので、変性すべり症とは症状の出方が少し異なります。また、分離すべり症は、第5腰椎に多いのが特徴です。
分離症自体は日本人の5~7%くらいにあると言われています。そのうちの一部がすべり症を発症するわけですが、横突起の大きさや靭帯の幅など、解剖学的な特徴によって、すべりやすい人とそうでない人がいると言われています。
最も頻度が高く、実際に手術が必要な患者さんの多くは、この変性すべり症です。変性すべり症は第4腰椎が多く、次に第5腰椎、第3腰椎に見られます。
女性に多い病気で、閉経の頃(50~60歳くらい)にかけて多く発症します。このことから、女性ホルモンの影響や、女性ホルモンの減少による骨粗しょ う症の進行によって、それまで支えられていた骨が支えられなくなって変性すべりが起こるのではないかと言われています。また、ある先生によれば、椎間関節 の傾きが、前方にすべりやすい形をしているので変性すべり症が起こると言います。また、年齢とともに膝や股関節が悪くなるのと同じように腰椎も変性して、 ずれてきてしまうとも言われています。ただし、詳しい原因はまだわかっていません。
症状
症状はタイプによって違いがありますが、ここでは変性すべり症について説明します。
主な症状は、腰痛、下肢痛、下肢のしびれです。また、すべりによって腰部脊柱管狭窄症と同じような状態になるので、を呈することもあります。ですから、歩行障害、足のしびれや冷感、違和感などさまざまな下肢の症状を呈することがあります。座っている時など安静時にはあま り症状が出ずに、立ったり、動いたり、長時間歩いたりすることによって、腰痛や下肢痛、しびれが増強するのが特徴です。そして病気が進むと安静時でも痛く なるようになります。
また、変性すべり症の起こる部位は、馬尾神経がまとまってある部分で、尿や便など排泄の機能を支配している神経も通っているため、膀胱直腸障害をきたすこともあります。さらに、会陰部障害といって、股の付け根から陰部にかけての知覚障害やほてり感が出ることもあります。
診断
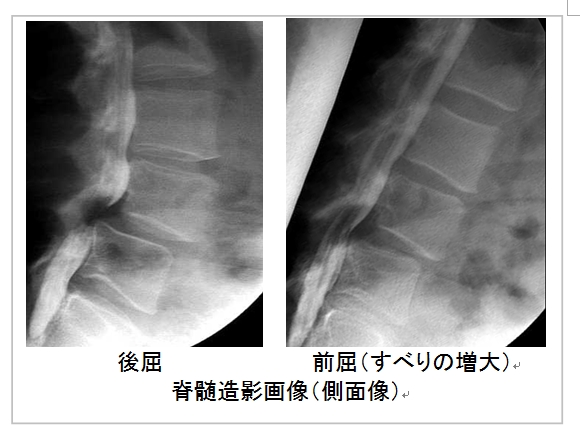
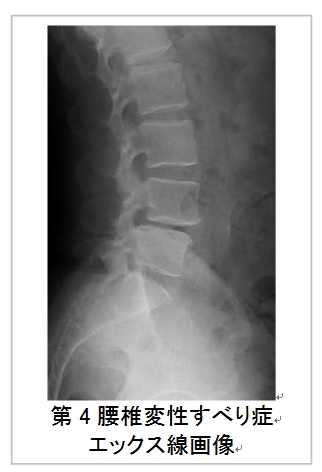 一般的には、体の正面と側面のエックス線検査で診断されます。しかし、すべり症の人の中には、普段は何ともなく、前かがみ(前屈)になるとすべるという人もいます。そのため、当院では前屈位でのエックス線検査も行っています。
一般的には、体の正面と側面のエックス線検査で診断されます。しかし、すべり症の人の中には、普段は何ともなく、前かがみ(前屈)になるとすべるという人もいます。そのため、当院では前屈位でのエックス線検査も行っています。
圧迫されている部位、神経の圧迫の度合い、また、すべり症以外に狭窄がある場合もあるので、詳しい診断にはMRI検査を行います。ただし、このMRI 検査も寝ている状態で行うので、動いている時の状態を調べるために、さらに、入院して脊髄造影とCT検査を行うことで、より正確に病態を把握するようにし ています。実際に、すべり症と診断されても、すべり症以外のところに狭窄が見つかるということも結構あります。その場合は治療や手術の方法も違ってくるため、正確な診断が必要となります。
 また、他の病気との鑑別も重要です。椎間板ヘルニアや、腰部脊柱管狭窄症などの脊椎疾患、そして、閉塞性動脈硬化症と呼ばれる血管性の病変によっても下肢の痛みやしびれ、歩行障害をきたす場合があります。
また、他の病気との鑑別も重要です。椎間板ヘルニアや、腰部脊柱管狭窄症などの脊椎疾患、そして、閉塞性動脈硬化症と呼ばれる血管性の病変によっても下肢の痛みやしびれ、歩行障害をきたす場合があります。
保存的治療
すべり症は悪性の病気ではないので、ひどい痛みが出ても、多くの場合、安静や薬剤の治療(内服薬の投与)、コルセットなどで良くなります。そのまま回 復せずに、動くとまた痛みが出るなど症状をくり返す人には、理学療法、電気、マッサージ、軽く体操をするなどの治療が行われています。
薬については、腰部脊柱管狭窄症と似た症状が出るので、普通の鎮痛剤だけでなく、血液の流れを良くするプロスタグランディン製剤を使うこともありま す。このプロスタグランディン製剤によって、間欠跛行が改善したり、肢のしびれや痛みが取れることがあります。
下肢痛がひどい場合にはブロック治療を行います。これには神経根ブロックと硬膜外ブロックがありますが、硬膜外ブロックは薬の量が少し多いので、当院ではだいたい2週間という期間を区切ってブロック治療をしています。
コルセットについては、症状や患者さんの活動性にあわせて使用したり、使用しなかったりします。ただし、特に肢の痛みとともに腰痛が強い人には、コルセットを作製して腰の動きをある程度制限することがあります。
手術の適応
症状の程度によって異なります。すべり症があるから必ず手術をするわけではありません。実際に、すべり症と診断されて10年以上経過し、調子の悪い時にだけ来院して治療を受け、それ以外は普通に生活をされているという患者さんもいます。
一般的には、保存的な治療で症状が改善しない場合に手術治療の適応になりますが、”絶対的な適応”というのがあります。それは、「日常生活に非常に不 自由を感じている場合」、「膀胱直腸障害が出てきている場合」、「痛みが増強している場合」、「間欠跛行で歩く距離が100m以内になってしまう場合」で す。このような場合は、こちらから積極的に手術を勧めています。
絶対的な適応ではない場合は判断が難しいのですが、保存的治療で改善しない患者さんが「どうしたいのか」によって判断します。医師の中には、画像診断 によるすべりの程度などによって手術を決めている人もいますが、当院では、画像診断というのはあくまでも補助的な診断ということで、「その人がどのように 困っているか」で決めています。そのあたりは少し他の病院と違うと思います。
例えば、日常生活には不自由していないけれど、それ以上に「ゴルフがしたい」という患者さんもいます。「ゴルフなんてどうでも良いじゃない」という人 もいますが、その患者さんにとってはとても重要なことなのです。また、「家族や友人と歩いている時に、自分だけ歩くのが遅い、一緒に歩けない。」というこ とで手術を希望される人もいます。
日常生活が出来るかどうかが基本ですが、今は以前よりも安全に手術ができるようになっているので、その人のQOL(Quality of Life=生活の質)を重視して手術をします。
また、患者さんの意思を確認しつつも、「まだ手術をしなくても良いのでは」というアドバイスをすることもあります。いずれにしても、医師やご家族とじっくり相談して決めることが大切だと思います。
手術の方法
一般的には大きく2つの方法があります。骨がずれて神経が圧迫されている状態ですから、まずは除圧術、主に椎弓切除術、部分的な椎弓切除術、内視鏡的な椎弓切除術を行い、必要に応じて脊椎固定術を行います。
除圧術は神経を圧迫している部分を削って圧力を取りのぞく手術です。脊椎の不安定性がそれほど強くない場合、つまり、すべっている部分の骨の動きが小 さい場合には、除圧だけを行います。すべり症の治療では、椎間関節が非常に大事なので、それを壊さないようにして、神経を圧迫している部分だけを削りま す。
当院では、片側からアプローチ(進入)して、左右両側の除圧をするという低侵襲手術を行っています。症例によっては内視鏡で除圧することもあります が、私たちは「確実に除圧する」ことを第一に考えているので、内視鏡にはこだわらず、片側から進入して両側除圧し、さらに椎間関節を温存する方法をとるこ とが多いです。
ここまでは不安定性がない場合の手術ですが、圧倒的に多いのは、すべっている部分の動揺がある、つまり、不安定性を伴うすべり症です。この場合は、除圧だけではなく脊椎の固定が必要になります。
もともと脊椎の前方から椎間板を取って固定する方法を得意としていましたが、最近は後方からのインストゥルメントが発展し、器具も使いやすくなり、移 植骨も入れやすくなったため、後方からアプローチ(進入)する後方椎体間固定術が多く行われています。固定の方法としては、椎体と椎体の間に骨を移植する だけではなく、インストゥルメンテーションを行います。
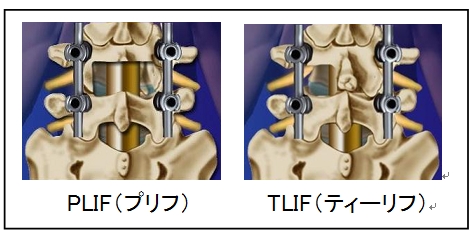 さらに、以前は、PLIFといって両側の椎弓の一部を切除して除圧と固定をしていましたが、最近では、片側の椎弓の一部を切除して除圧し固定する TLIF(片側進入両側除圧固定術/経椎間孔進入による椎体間固定術)を行っています。このTLIFという術式は全国的な主流になりつつあります。(TLIFの動画はこちら)
さらに、以前は、PLIFといって両側の椎弓の一部を切除して除圧と固定をしていましたが、最近では、片側の椎弓の一部を切除して除圧し固定する TLIF(片側進入両側除圧固定術/経椎間孔進入による椎体間固定術)を行っています。このTLIFという術式は全国的な主流になりつつあります。(TLIFの動画はこちら)
MIS(最小侵襲手術)といってTLIFでも内視鏡やできるだけ小さい皮膚切開で行う方法もありますが、確実に除圧をすることが大事なので、我々は内視鏡を使うMISまでは行っていません。
なお、すべり症の手術は、1~2椎間までの手術が多く、当院では、出血量は100~300ml程度で輸血は行っていません。手術時間は、狭窄や癒着の度合いによって多少異なりますが、2~3時間です。
合併症
感染
1%くらいの感染率があります。また、手術時間が長くなるにつれて、感染の確率が高くなるというデータがあります。当院では年間450例くらいの脊椎手術が行われていますが、これまで感染して再手術したという例はありません。
下肢の血栓性静脈炎/肺塞栓症
下肢の静脈に血の塊(血栓)ができて、血流が悪くなり下肢がむくんだり痛みが出たりします。患者さんがうつ伏せの状態で行う手術なので、「4~500人に 1人の割合で可能性がある」と説明しています。予防には弾性ストッキングをはいたり、フットポンプを着けたり、臥床中に足関節の運動をしたり、術後早期に 起立して歩くことを励行しています。
下肢にできた血栓の一部が、血流に乗って肺の血管をふさいでしまうと肺塞栓症となり、より重症な合併症となります。発生頻度は1~2000人に1人くらいです。予防のためには、下肢の血栓性静脈炎の予防が重要となります。
癒着(ゆちゃく)性くも膜炎
これは合併症というよりも、手術の効果が得られない原因の一つです。脊髄や馬尾、神経根を取り巻いているくも膜が炎症を起し癒着している状態です。もとも とすべり症があって経過が長くなると、神経そのものが癒着している可能性があるので、それによって肢の痛みやしびれがなかなか取れないという可能性があり ます。
神経損傷
神経の近くにスクリューを入れたり、エアトームという器械で骨を削ったりするので、剥離操作が乱暴だと神経を傷つけてしまいます。しかし、通常は複数の医 師やスタッフが細心の注意をはらって手術をしているので、それほど多くはありません。もともと神経が傷んでいたりすると神経損傷の可能性は高くなります が、通常の場合はそんなに心配しなくてよいと思います。
インストゥルメントの問題
固定に使用した人工物が動いてしまったり、はずれてしまったり、ということがあります。当院では400例のうち4例脱転したことがあり、再手術を要した症 例は2例あります。通常はあまり心配ありませんが、すべりだけではなくて脊柱の側弯が強い人や、骨粗しょう症が合併している人は注意が必要です。
術後の経過
手術の翌々日から起きて、自由に歩くことができます。以前は、術後2~3週間はベッド上安静で、そのことによる合併症も多かったのですが、インストゥ ルメンテーションや器械の技術が進歩したことで、早期に歩行することが可能になりました。そして、通常は術後10日から2週間で退院となります。
リハビリテーションについては、特別なものはありませんが、術前に痛みのために歩けなかったのであれば、痛みが取れてからたくさん歩いたり、階段の昇 り降りをしたり、走ってみたりと、少しずつ自分の体に負荷をかけていくと良いでしょう。そうして、下肢痛がすぐに出てこないような丈夫な腰にすることも大 切です。
信頼できる医師とともに最適な治療を
当院に来る患者さんの例を見ると、すべり症の患者さんのおよそ1/3は悪化して手術になりますが、1/3は投薬だけで時々神経ブロックに来る程度、残 りの1/3は1回の治療で来なくなります。ですから、痛い時にすぐ手術と決めつけないで、しばらく経過をみて、最終的な結論をするということで良いと思い ます。
すべり症は悪性の病気ではないので、生活の範囲、動かなければならない範囲を狭くすれば、手術するほど困るという病気ではありません。ただし、多くの ことをやろうとしたり、QOLを上げようとすると、人によっては神経ブロックだけでは足りずに手術をするということになります。
医師から、「これは手術をしなければいけない」というのは非常にまれで、手術は患者さんがどういう風にしたいかということで判断します。ですから、患 者さんは自分の希望をきちんと聞いてくれる医師に相談することがポイントです。信頼できる医師は、検査の画像だけで判断せずに、必ず、患者さんがどういう 風にしたいかということを聞いて、それに沿うような治療を選択することでしょう。
また、固定術を数多く行っている病院では、医師だけでなく看護師など手術室のスタッフも習熟しています。ですので、手術について心配したり悩んだりし た時は、症例数の多い病院の医師のセカンドオピニオンを受けるとか、インターネットなども活用して多くの先生の情報を得て、納得した上で手術を受けること が大切だと思います。
http://www.chibah.rofuku.go.jp/
