
近年、脊椎手術においても低侵襲化が進み、インストゥルメンテーションを行うような脊椎固定術についても、患者さんへの負担が少ない手術法が開発されています。さらに、高度先端医療機器の導入によって、脊椎手術の安全性も向上しています。今回は東海大学医学部外科学系整形外科学 准教授の酒井大輔先生にお話をうかがいました。
腰椎固定の低侵襲手術
脊椎手術では、手術する椎骨の部位(脊髄の前方か後方か)、手術の範囲や脊椎の部位(頚椎、胸椎、腰椎、仙椎)、患者さんの状態等を考慮して、手術法や進入方法が決まります。進入法(アプローチ)には後方アプローチと前方アプローチがありますが、それぞれにメリットデメリットがあります。
後方アプローチは、背中側の皮膚や筋肉を切開して手術部位に到達する方法です。脊髄の後方を治療する場合は操作がしやすいのですが、椎体や椎間板などを操作する場合は脊髄をまたがなければなりません。そのため脊髄を傷つけないよう細心の注意と高度な技術が必要になります。
一方、前方アプローチは、体の前面(お腹)や側面(脇腹)を切開し、内臓をよけて脊椎まで進入する方法です。背中の筋肉や骨を痛めることなく、脊髄を避けて椎体や椎間板に到達することができますが、内臓や大きな血管を傷つけないように注意しなければなりません。
近年、これらのアプローチのデメリットを軽減するような器械器具が開発され、手術の低侵襲化が進んでいます。
1.経皮的椎弓根スクリュー法
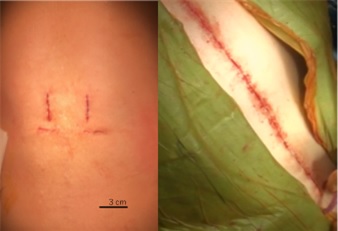 腰部脊柱管狭窄症やすべり症、脊柱変形の手術では、スクリューやロッドといったインプラントを用いたインストゥルメンテーションを行います。日本では、これらの手術を背中側から行うことが多いのですが、脊柱変形などで固定範囲が長く(大きく)なる場合は、手術の創も大きくなり、侵襲も大きくなります。
腰部脊柱管狭窄症やすべり症、脊柱変形の手術では、スクリューやロッドといったインプラントを用いたインストゥルメンテーションを行います。日本では、これらの手術を背中側から行うことが多いのですが、脊柱変形などで固定範囲が長く(大きく)なる場合は、手術の創も大きくなり、侵襲も大きくなります。
そこで最近では、小さな創でインストゥルメンテーション固定を行う「経皮的椎弓根スクリュー法」が導入されつつあります。これにより、皮膚の創も小さく、筋肉などの損傷も少なく、出血量も少ない、より低侵襲な手術を行うことができるようになり、術後の回復をより早めることが期待できます。
2.低侵襲腰椎前方進入椎体間固定術
治療には保存的治療と手術がありますが、通常は保存的治療から行います。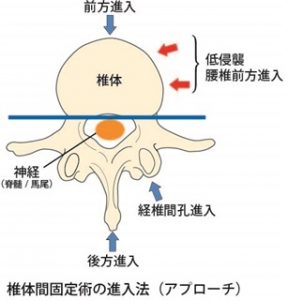 圧迫されている神経の炎症をおさえるために、消炎鎮痛剤の内服や外用薬を使用し、腰部の安静を保ちます。内服や外用薬で効果がない場合は、神経ブロックを行う場合もあります。多くの場合で、1~2週間程度で徐々に炎症が治まり、症状も改善していきます。2~3か月経過しても治療の効果が見られない場合や、麻痺が出たり、排尿・排便の障害(馬尾症候群)などが見られる場合は手術の適応となります。
圧迫されている神経の炎症をおさえるために、消炎鎮痛剤の内服や外用薬を使用し、腰部の安静を保ちます。内服や外用薬で効果がない場合は、神経ブロックを行う場合もあります。多くの場合で、1~2週間程度で徐々に炎症が治まり、症状も改善していきます。2~3か月経過しても治療の効果が見られない場合や、麻痺が出たり、排尿・排便の障害(馬尾症候群)などが見られる場合は手術の適応となります。
脊椎手術の安全性の向上
1.高度先進医療機器の導入
手術中のインプラント設置にあたり、ナビゲーションシステムなどコンピュータ支援手術を導入する施設が増えています。これにより手術の精度はもとより、神経や血管の損傷予防の精度も向上しています。
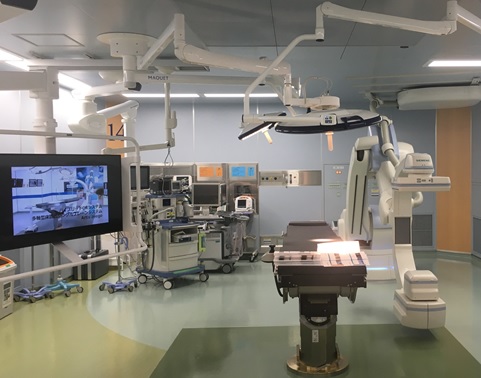 さらに先進的な機器として、手術室で3次元のX線透視画像が撮影できるロボットアームも登場しています。手術中に全身のCT検査ができる機器はすでにありますが、それと比較して放射線の被曝量も少なく、また遠隔操作ができるのが特徴です。また、ナビゲーションと連動させることができるので、手術中にスクリュー挿入の確認が高い精度でできます。
さらに先進的な機器として、手術室で3次元のX線透視画像が撮影できるロボットアームも登場しています。手術中に全身のCT検査ができる機器はすでにありますが、それと比較して放射線の被曝量も少なく、また遠隔操作ができるのが特徴です。また、ナビゲーションと連動させることができるので、手術中にスクリュー挿入の確認が高い精度でできます。
今後、脊椎外科の分野への普及は加速して、将来的には手術ロボットアームが手術を行い、我々医師は手術室の外で操作をしているという時代になると思います。それによってさらに安全性が向上していくと考えています。
2.神経のモニタリング
昔は、ウェイクアップテストと言って、手術中に麻痺が起きていないかを確認するために、いったん麻酔を切って、傷が開いたまま患者さんを覚醒させて、足が動かせるかどうか確認するしかありませんでした。大きな麻痺がないのはわかりますが、細かな神経への影響はわかりませんし、患者さんは覚えていないと言いますが、そのための時間のロスという患者さんの負担もありました。現在は、頭に電極を付けて電気刺激を送り、手足の筋電図が取れる装置を使い、神経を触った時にすぐに感知することができるようになっています。このような機器の充実が安全性の向上に寄与しています。
3.出血への対応
手術中の出血を回収して患者さんに戻すシステムは10年以上前から普通に使われていますが、止血剤についても新しいトロンビン製剤などが出てきたり、また、人工血液の開発も進められています。こういったものの出現によって、患者さんへの負担はさらに少なくなると考えます。
医療安全に対する医療者側の姿勢
医療安全に対する考え方や対策については、社会の考え方も進化しています。病院でも医療安全対策委員会などで医療サービスをチェックする体制ができています。病院を選ぶ指標の一つとして、医療安全の取り組みがどうなっているのかを確認するのも良いでしょう。例えば、私のいる大学病院では、非常に難しい(リスクが高い)手術の場合は、医療安全対策委員会を開き、医師以外の事務職や薬剤師、栄養士など多職種による検討会を行っています。「本当に手術が必要なのか?」を問われ、他の大学へセカンドオピニオンに行ってもらい、そこでも手術しか方法がないと言われて、同意文書もその委員会でチェックを受けて、ようやく手術に至ったこともあります。
手術を受ける際には、必ず医師から説明を受けて、同意書にサインを求められますが、そのような書類に、手術によって考えられる合併症やその対策について、分かりやすく記載されているかどうかもポイントです。手術の件数だけでは判断が難しい場合もあります。何らかのトラブルがあって再手術になった場合も数に入れられるので、症例数が多いということだけで良い病院とは判断できないのです。
主治医との信頼関係が重要
患者さんには、自分が受ける治療の基礎的な知識は多少勉強して頂きたいと思います。ただし、インターネットには正確でない情報もあります。主治医と相談して信頼関係のもとで治療を受けることが大切です。
医師も患者さんを理解しようと努力しています。例えば、外来で短い話をしたとしても、それを理解しているか、不安に思うことはないか、を確認することが必要と考えています。医療は信頼関係と事務的な契約関係のバランスによって成り立っているので、信頼関係なくして契約は結べないし、契約がしっかりしていないのに信頼は生まれません。何を心配に思っているか、疑問に思っているか、患者さんから言おうとしなかったり、言えなかったりすることもあります。そこを知ろうと努力する姿勢を持っているかどうかは、患者さんも感じ取ることができると思います。例えば、顔色を見たり目を見たり、質問をしてみたり。硬すぎる人には病気とは違うプライベートな話を聞いてみたりとか、問診では、家庭環境、育った環境、職業、職場での人間関係など、何か異常なことはないか少しずつ拾い集めて話を聞いています。その人がどういう人かわからないと我々医師も手術できないのです。まれに、手術をすると自分で決めてきてしまっている患者さんもいますが、これは患者さんにとっても医師にとっても危険なパターンです。手術が成功する要因の一つは、痛みや困っている症状の原因が確定されることにあります。自覚症状、身体所見、画像所見、必要があればブロック診断などを用いて、ありとあらゆる診断補助技術や問診結果を総合的に判断して、原因がほぼ確定できた場合は、経験上、完治できることが多いです。
最後に
患者さんにより安全な医療を提供するために、医師は学会活動などを通じて最新の情報を知る努力をしています。国内に限らず、海外の情報も知る必要があります。そのために外来の休診や交代をすることもありますが、そのような学会活動などを通じて、医師自身が勉強することで、患者さんにより良い医療を提供したいという強い気持ちの表れでもある事をご理解いただきたいと思います。
個人的には研究にも非常に興味があります。今はインプラントを使った固定術を行っていますが、そういう治療になる前に、再生医療を使って自分の組織で治療するというのが理想です。脊椎外科学会においてもそのような方向で動いているので、患者さんにはこの分野での発展に期待して貰いたいと思います。
協力:
東海大学医学部外科学系整形外科 准教授 酒井大輔先生
東海大学医学部付属病院
オンライン市民健康講座『腰の曲がりと痛みについて』公開中 →こちらをクリック
